Mappa della Schistosomiasi nel mondo

( da WHO- 2025)
Mappa della Schistosomiasi nel mondo Leggi tutto »

Mappa della Rabbia nel mondo Leggi tutto »
Mappa della Poliomielite nel mondo Leggi tutto »
OMS 2025
Cartografia MERS-COV Leggi tutto »

Mappa della Meningite da Meningococco Leggi tutto »

Zone rosso scuro: regioni dell’Africa subsahariana con le prevalenze più elevate (spesso superiori al 5 %).
Zone arancioni/gialle: alcune aree dell’Africa non subsahariana, parti dell’Asia meridionale e dell’America Latina mostrano prevalenze moderate.
Zone chiare: gran parte dell’Europa, Nord America, Asia orientale e Australia, con prevalenze basse (sotto lo 0,5-1 %).
Mappa dell’HIV nel mondo Leggi tutto »
Fonte: CDC Yellow Book 2025
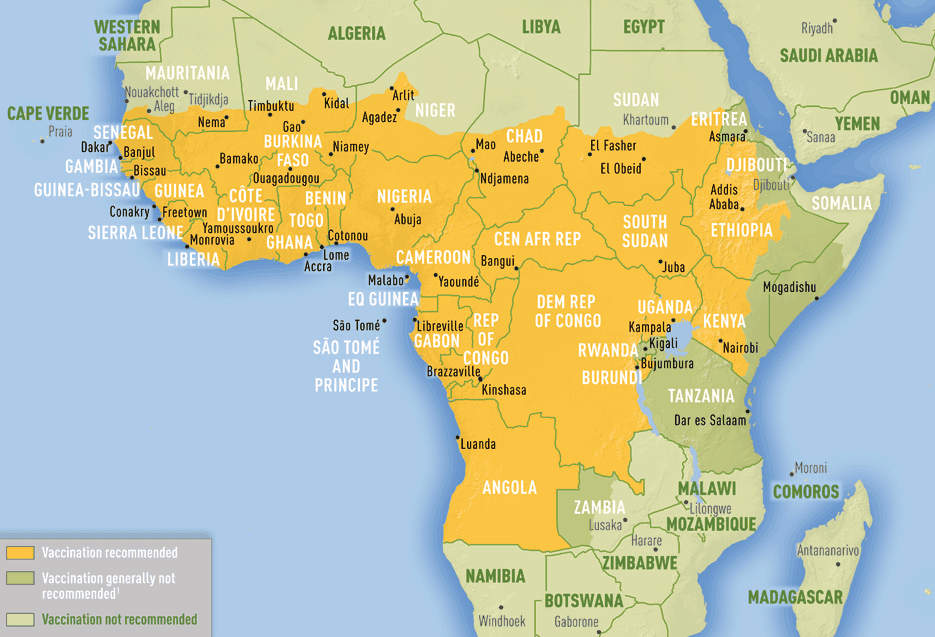
Fonte: CDC Yellow Book 2025
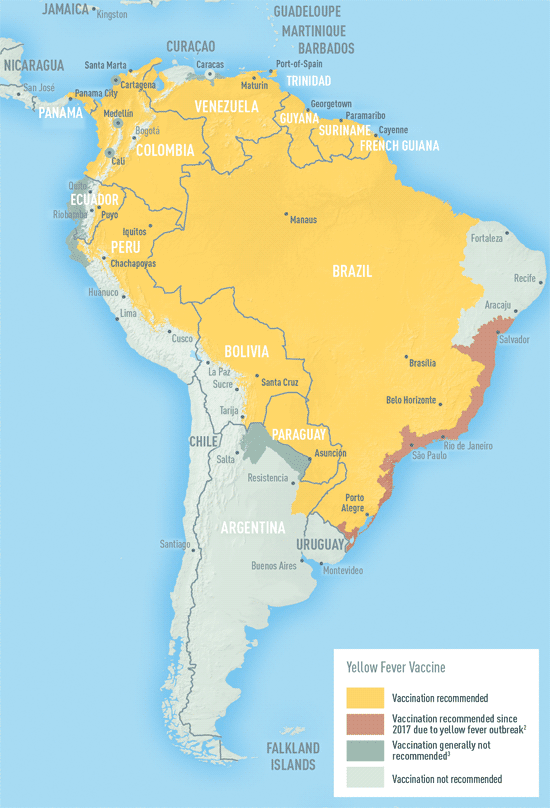
Mappa della Febbre Gialla nel mondo Leggi tutto »
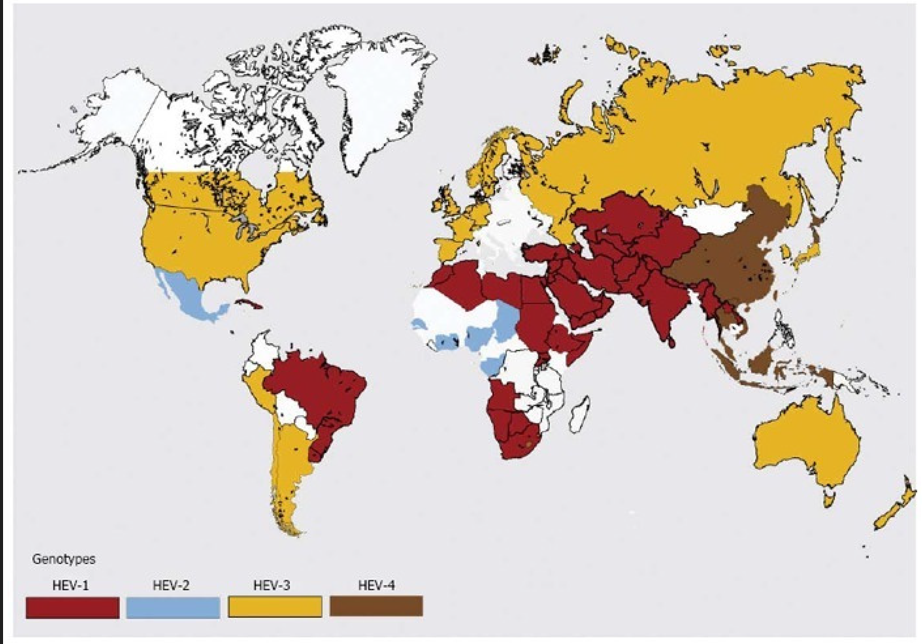
Cartografia – Epatite E Leggi tutto »
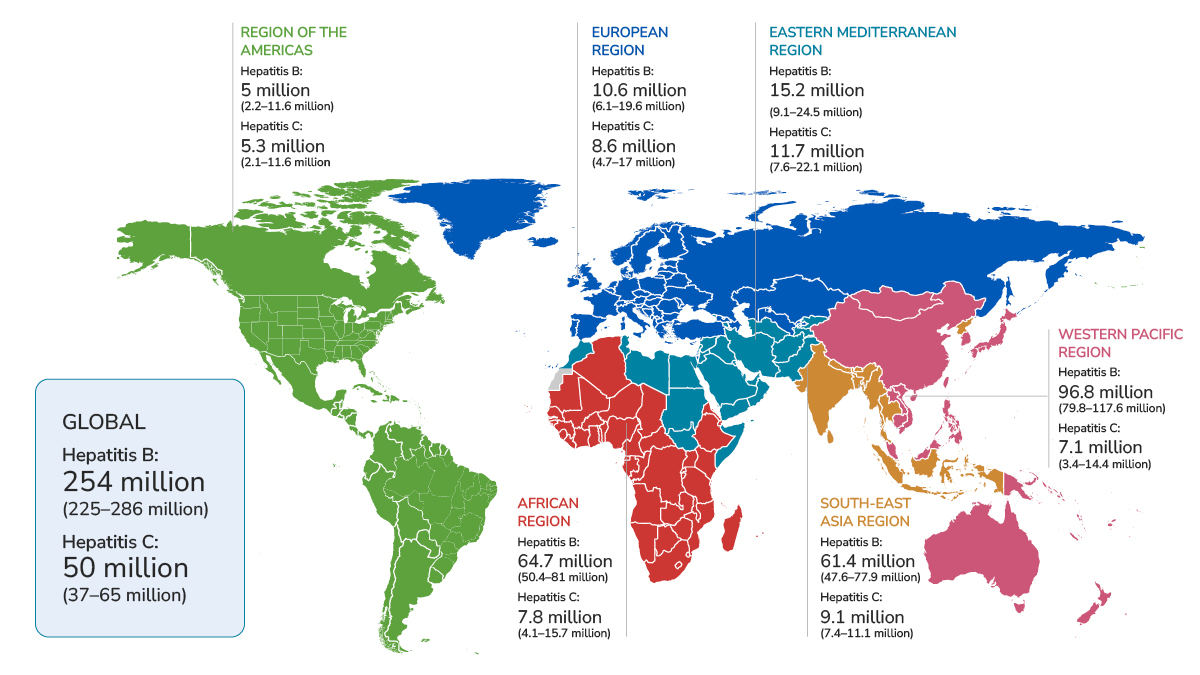
da CDC YELLOW BOOK 2025, su dati OMS del Global Hepatitis Report 2024
Cartografia – Epatite C Leggi tutto »
La mappa mostra la distribuzione globale delle infezioni croniche da epatite B (HBV) e da epatite C (HCV) per regione.

(da CDC YELLOW BOOK 2025 su dati del Global Hepatitis Report 2024 dell’OMS)
Mappa dell’Epatite B nel mondo Leggi tutto »
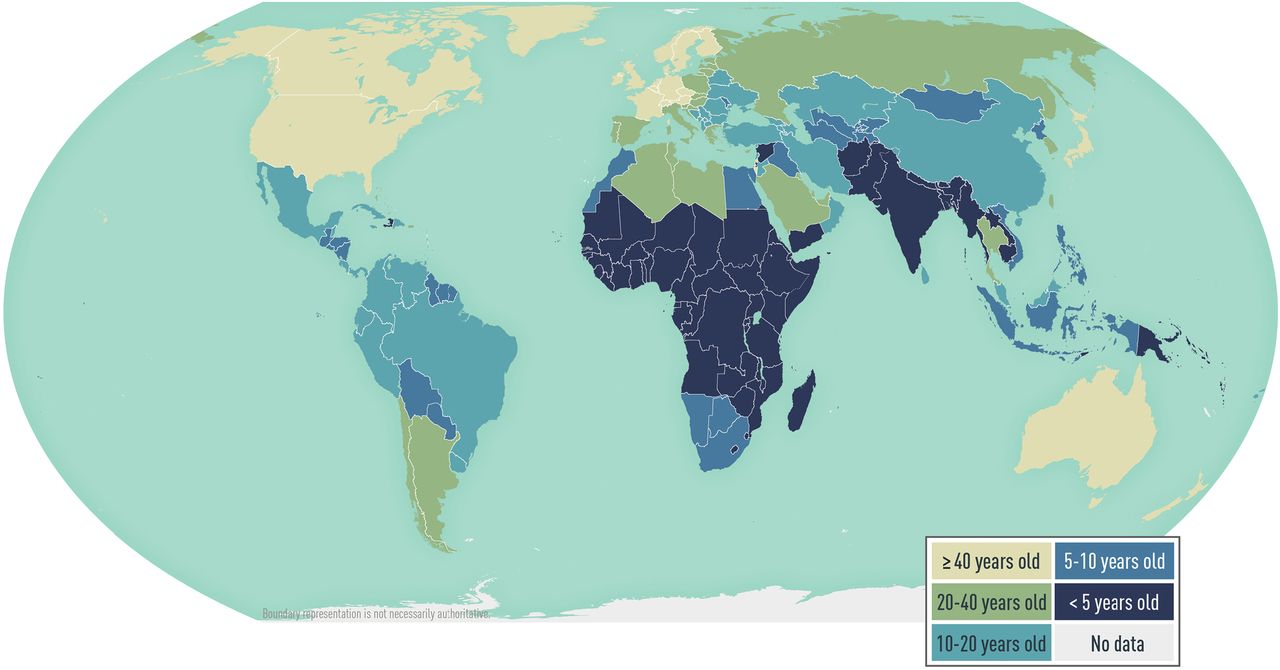
Mappa dell’Epatite A nel mondo. Leggi tutto »
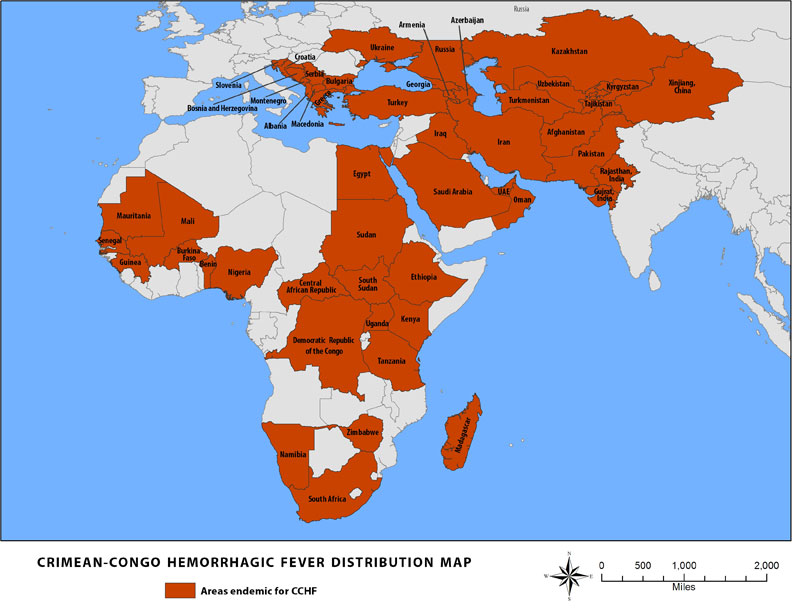
Aggiornato a Marzo 2018
Cartografia – Febbre emorragica Congo – Crimea Leggi tutto »