
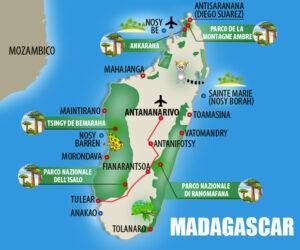
Consigli brevi per chi viaggia nel paese (aggiornamento marzo 2023)
Cosa devo fare quando vado in Madagascar ?
Il Madagascar è una immensa isola, quasi un continente in cui ambienti più diversi convivono e ci affascinano. A causa del suo isolamento dal resto del mondo, ha un’enorme biodiversità e alti tassi di specie endemiche: delle oltre 200.000 specie conosciute trovate oltre l’80% non esiste da nessun’altra parte. Unici sull’isola sono oltre 100 tipi di lemuri , oltre 300 specie di rane e 33 specie di tenrec , animali in miniatura simili a ricci. Una terra tutta da scoprire.
In Madagascar proteggiti dalle punture delle zanzare e di insetti che possono contagiare virus e malaria. Utilizza repellenti efficaci, anche naturali.(Nozeta – Neem è un prodotto efficace e consigliabile) La presenza della malaria è ovunque, anche nell’area del Nord e nelle isole sul mare, compresa la famosa isola di Nosy Be. Nelle zone degli altopiani interni ed anche a Antananarivo. Non andare nelle savane, foreste e negli altopiani del paese senza vaccinazione contro la febbre gialla. Il virus è presente nelle scimmie che ne possono essere portatrici sane e può essere trasmesso dalla puntura dalle zanzare. Da qualche tempo alcuni focolai di colera sono presenti anche nelle cittadine ed in molti villaggi e diffusi in particolare durante il periodo delle piogge. Consigliato il vaccino orale.
Una corretta informazione, una buona preparazione preventiva prima del viaggio, un comportamento accorto ci consentono di godere a pieno di questo viaggio.
Come faccio ad avere una informazione sanitaria corretta per andare in Madagascar?
Chiedi pure una consulenza per conoscere bene problemi e soluzioni
– dottor Paolo Meo, medico tropicalista infettivologo
Alert sanitari
Quali sono le epidemie attuali in Madagascar
COVID-19 Segui la situazione giornaliera dei casi nel paese (clicca qui)
FEBBRAIO 2023: MALARIA
L’innalzamento delle temperature e dell’umidità e il tempo particolarmente piovoso ha creato le condizioni ambientali per un aumento della diffusione di diversi tipi di zanzare (Aedes e Anopheles), con il propagarsi di malattie di origine virale e parassitario. Anche negli altopiani del Madagascar si è verificato un aumento di casi di malaria, anche mortali, in aree del paese ad altitudine superiore ai 2000 metri. Il fenomeno é già presente da qualche anno. Ciò conferma la necessità di una informazione corretta ed aggiornata sulle reali situazioni epidemiologiche sul paese, al fine di attuare il miglior protocollo preventivo e la profilassi più adeguata. Diversi casi denunciati anche nelle aree del nord e nelle isole, compresa Nosy Be.
aggiornamento COLERA al MARZO 2023: il Ministero della Sanità madagascaregno conferma la nuova comparsa di casi di colera in diversi distretti del paese compresi i sobborghi della capitale Antananarivo.
MARZO 2023 Morbillo
Come in molti paesi Africani si mantiene elevato il numero dei casi di morbillo denunciati in molte province del paese.
Clima, meteo salute e ambiente
Situazione meteo attuale
Quali sono e come sono caratterizzate le diverse stagioni nel paese e come il clima influenza il diffondersi delle malattie?
Il Madagascar è caratterizzato da un clima tropicale, piovoso lungo la costa orientale, arido nel sud-ovest e mite in montagna. Nelle zone interne la presenza di catene montuose mitiga il clima, mentre le piogge variano a seconda dell’esposizione dei versanti. Trovandosi nell’emisfero meridionale, il Paese ha le stagioni invertite rispetto all’Europa.
Tutto il Madagascar conosce:
– una stagione piovosa da novembre a marzo, che però si fa sentire poco nel sud-ovest arido,
– una stagione secca da aprile ad ottobre (o da maggio a settembre nel nord), tranne sulla costa orientale, dove piove tutto l’anno.
– Nel periodo fresco, da metà maggio a settembre, ma a volte anche a ottobre, delle masse di aria fresca possono arrivare da sud-ovest, portando un po’ di fresco notturno, soprattutto al centro-sud, e freddo nelle zone interne.
Le piogge si presentano nella tipica veste tropicale, vale a dire sotto forma di rovesci pomeridiani, per cui il sole non manca neanche nei mesi più piovosi, quanto meno di mattina.
Negli ultimi anni sulla costa orientale dell’Isola ed al Nord si sono abbattute delle tempeste tropicali piuttosto violente.
– Nell’estremo nord, nella punta nord del Madagascar, fa caldo tutto l’anno, mentre le piogge sono abbastanza contenute, tanto che oscillano intorno ai 1.000/1.200 mm all’anno.
– sulla costa nord-ovest le temperature sono elevate tutto l’anno, ma essendo direttamente esposta al monsone di nord-ovest, le piogge sono più abbondanti, tanto che in certe zone superano i 2.000 mm.
Nosy-Be: un’isola situata a pochi chilometri dalla costa dove si trova Ambanja, la diminuzione delle temperature da maggio ad agosto è limitata, le piogge sono abbondanti; Il periodo novembre-marzo non è soltanto quello più piovoso, ma è anche il più caldo e afoso. Siamo nell’estate australe, e il Paese è diviso in due: al nord prevale il monsone di nord-ovest, che porta piogge abbondanti lungo la costa esposta a nord-ovest, dove cadono dai 400 ai 500 millimetri al mese a gennaio e febbraio. A Nosy Be il sole brilla molto spesso nel periodo secco, da maggio a ottobre. In media si contano quasi 3.000 ore di sole all’anno.
Sulla costa EST Come accennato, durante l’inverno prevalgono gli alisei di sud-est, freschi e secchi ovunque tranne lungo la costa orientale, dove scaricano l’umidità che hanno raccolto nel percorso sull’oceano. Per questo sulla costa orientale e sui rilievi paralleli ad essa piove tutto l’anno, e vi prospera la foresta tropicale.
Toamasina: l’ex Tamatave cadono 3.350 millimetri di pioggia all’anno. A marzo, che è il mese più piovoso, si superano i 400 millimetri. L’unico periodo in cui le piogge scendono su valori quasi accettabili va da settembre a novembre, e questo vale in generale per tutta la costa orientale.
Nelle zone interne l’altitudine mitiga il clima, almeno alle quote intermedie. Al di sopra dei 2.000 metri durante l’inverno la temperatura può scendere al di sotto dello zero, soprattutto al sud. Nella stagione secca sull’altopiano può soffiare il vento, che solleva la polvere dalla terra assetata. Invece, nella stagione piovosa le piogge possono rendere difficili gli spostamenti nelle strade non asfaltate. Nelle zone interne vi sono anche delle montagne. La montagna più alta è il Maromokotro, 2.876 metri, situata nel nord dell’isola, nel massiccio del Tsaratanana. Nel sud, a sud di Fianarantsoa, nell’Andringitra National Park, si raggiungono i 2.500 metri.
La capitale, Antananarivo (l’ex Tananarive), si trova a 1.300 metri di quota ed ha un clima piacevole, tanto che si passa dai 22 gradi di media nei mesi estivi ai 15 °C di luglio. L’inverno è dunque abbastanza fresco. Qui i mesi migliori sono aprile, settembre e ottobre.
Clima e ambiente: qual’è il momento migliore per viaggiare in Madagascar?
I mesi di settembre e ottobre costituiscono il periodo migliore per visitare il Madagascar nel suo complesso, effettuare escursioni e visitare le diverse attrazioni floro-faunistiche, in questo modo si potranno evitare il caldo, le piogge e i cicloni dell’estate australe.
I mesi di giugno-agosto sono comunque buoni, anche se è molto piovoso sulla costa orientale, e può essere freddo nelle zone interne e meridionali (peraltro, come abbiamo detto, a volte può fare un po’ di freddo anche a settembre, e più raramente ad ottobre).
Per fare vita da spiaggia la costa occidentale è preferibile a quella orientale, essendo più soleggiata e meno piovosa.
Sulla costa occidentale si può andare da metà maggio a ottobre, in quella orientale a settembre e ottobre.
Nella costa occidentale si può a sua volta distinguere tra la parte settentrionale, quella che guarda a nord-ovest ed è calda tutto l’anno (v. Mahajanga, Nosy-Be, Antsiranana), e quella centro-meridionale, che qualche volta può essere raggiunta da masse d’aria fresca da sud e può avere notti fredde (v. Toliara): perciò in quest’ultima area sono preferibili settembre e ottobre, mentre se si viaggia a luglio o agosto, per non avere sorprese si può scegliere la parte più settentrionale.
A Nosy-Be si può andare da metà maggio a ottobre, anche se ad ottobre comincia a manifestarsi un po’ di instabilità pomeridiana, con i primi rovesci e temporali.
Volendo andare in estate, ad esempio a Natale, fermo restando che è la stagione calda e c’è il rischio di cicloni, si può scegliere la zona meno piovosa, quindi il sud-ovest (v. Toliara); nella parte meridionale della costa est (v. Fort Dauphin), in genere tutto sommato non piove moltissimo, anche se comunque dipende dagli anni.
Quali sono le malattie presenti in Madagascar? Quali sono i rischi reali (marzo 2023)
Malaria, Febbre Gialla, Colera, Meningite sono malattie presenti in Madagascar?
Sia l’OMS “Organizzazione Mondiale della Sanità” che i CDC americani “Centri per il Controllo e la Prevenzione delle Malattie” monitorano e segnalano costantemente le diverse malattie presenti in Madagascar. L’ esperienza diretta in diverse aree del paese conferma la presenza di una serie di malattie endemiche sulla maggior parte del territorio, comprese le grandi città.
La malaria è presente in Madagascar?
Malaria: (clicca qui)
La malaria, malattia causata dal Plasmodio, è trasmessa dalle zanzare Anopheles e rappresenta un problema di salute pubblica in Madagascar in buona parte del paese in particolare nelle zone rurali, sulla costa e sugli altopiani ma anche nelle grandi città. Secondo l’OMS, la malaria rappresenta circa il 20% di tutte le cause di mortalità in Madagascar. Le epidemie di malaria (principalmente da P. falciparum e P. vivax) si verificano principalmente durante la stagione delle piogge, ma il ciclo di trasmissione è mantenuto tutto l’anno.
In particolare esiste un maggiore rischio durante la stagione piovosa e umida e nelle aree del paese dove acquitrini, paludi, fiumi e laghi favoriscono la presenza di zanzare anopheles, attive al tramonto e durante la notte. Le aree di savana secca, le aree scarsamente abitate ed i periodi di ridotta presenza di insetti ed in particolare di zanzare costituiscono motivo di riduzione di rischio.
Le cittadine e le grandi città presentano un rischio di infezione talvolta uguale se non maggiore alle zone periferiche e selvagge.
Notificata resistenza alla clorochina ma anche alla meflochina ed in parte ad atovaquone. Ridotta resistenza a Doxiciclina.
Ci sono rischi in Madagascar per la diarrea del viaggiatore?
Diarrea del viaggiatore: (clicca qui)
La diarrea del viaggiatore è tra le malattie più comuni durante i soggiorni in Madagascar. Circa il 40% dei viaggiatori nel paese soffrono di queste fastidiose forme infettive intestinali. Può essere causata da vari agenti patogeni, tra cui batteri, virus e parassiti. Potrebbe essere opportuno l’utilizzo di alcuni farmaci in prevenzione.
La Febbre Gialla c’è in Madagascar e bisogna vaccinarsi?
Febbre gialla: (clicca qui)
La febbre gialla è una malattia virale trasmessa dalle zanzare del genere Aedes. Bassa incidenza nell’uomo, si può ritrovare nelle scimmie come portatrici sane del virus. Se il virus infetta la persona tramite puntura di zanzara, può causare gravi danni al fegato, al rene con gravi sintomi generali. Anche se la vaccinazione contro la febbre gialla non è obbligatoria per entrare in in Madagascar e da molti non è considerata, da medico conoscitore delle realtà locali, la consiglio caldamente per i viaggiatori che visitano il paese, ed in particolare nelle aree degli altopiani, nei parchi ma in genere.
La vaccinazione è raccomandata a tutti i viaggiatori di età superiore ai 9 mesi, per reale rischio di infezione. Non sono considerate aree a rischio: le aree del nord del paese e le isole limitrofe compresa Nosy Be.
Ci sono focolai di Colera in Madagascar? Come ci si protegge?
Colera: (clicca qui)
Il colera è una malattia infettiva acuta, presente periodicamente con diversi focolai in alcune parti del paese. Si è sviluppata ed è trasmessa attraverso acqua e cibo contaminati.
Peste – La malattia è endemica nel Madagascar, con picchi epidemici stagionali che vanno da settembre a marzo. I principali focolai epidemici interessano le zone centrali dell’isola ed in particolare i distretti di Amparafavarola,Miarinarivo e Moramanga.
Schistosomiasi – Due forme di schistosomiasi sono endemiche nel Paese: la schistosomiasi intestinale da Schistosoma mansoni, diffusa nelle regioni meridionali e orientali del Paese e la schistosomiasi urinaria, da Schistosoma haematobium, diffusa nelle regioni settentrionali e occidentali, inclusa la regione del Menabe. Entrambe le specie sono endemiche nella parte centrale dell’isola.
C’è il rischio di AIDS in caso di rapporti non protetti?
HIV/AIDS:
L’HIV/AIDS grave problema di salute pubblica nel paese. E’ importante fare attenzione ad i rapporti sessuali con diversi partner casuali ed è raccomandata la protezione e l’utilizzo del preservativo.
Le arbovirosi come la Dengue, la Chikungunja o lo Zika sono presenti in Madagascar?
Dengue e arbovirosi: (clicca qui)
Diversi focolai di febbre emorragica dengue sono presenti in quasi tutto il paese, ma in particolare modo nelle periferia di Antananarivo ed altre città , e nelle aree umide del paese. La dengue è una malattia virale trasmessa dalla puntura delle zanzare del genere Aedes. La malattia è molto diffusa nelle aree urbane. La prevenzione consiste nella attenzione alla puntura degli insetti ed alla protezione con repellenti. Noi consigliamo NOZETA – olio di NEEM, molto efficace e con caratteristiche repellenti e lenitive. Importante valutare l’inoculazione del nuovo vaccino per la Dengue, denominato QDENGA
Per informazioni e prenotazioni del vaccino della DENGUE (CLICCA QUI)
Chikungunya:
Focolai epidemici di questa arbovirosi, simile alla dengue, si verificano sporadicamente sulla costa e nell’entroterra madagascaregno.
Ci sono focolai di Tubercolosi in Madagascar e quale è il rischio di contagio? (TB):
La TB è un’altra malattia importante in Madagascar, sviluppata in particolare nei villaggi e nei sobborghi della grande città. Presenta un alto tasso di mortalità .La provincia della capitale ha il più alto numero di infezioni del Paese.
Ci sono casi di rabbia canina o di altri animali?
Rabbia: (clicca qui)
Sono presenti casi diffusi nel paese di rabbia per la presenza di animali portatori dl virus, sia cani che animali selvaggi. Anche scimmie e pipistrelli possono diffondere il virus. E’ opportuno valutare i rischi per eventuale pratica vaccinale.
E’ presente la filaria, o la schistosomiasi (bilarzia) o oncocerca, la cecità dei fiumi?
Neglected Tropical Diseases (NTD): (clicca qui)
Le NTD sono un gruppo di malattie trascurate che colpiscono le persone che vivono in povertà e in aree rurali. In Madagascar le NTD includono la filariosi linfatica, l’oncocercosi e la schistosomiasi.
Febbre Rift Valley:
Rari i focolai della malattia descritti. La modalità di trasmissione è principalmente vettoriale ma i viaggiatori dovrebbero evitare il contatto con il bestiame in quanto la trasmissione avviene anche per esposizione diretta ad animali, ai loro tessuti o per il consumo di latte crudo.
Queste sono alcune delle principali malattie presenti in Madagascar, ma ci sono anche altre malattie che sono state segnalate in Kenya da OMS e CDC.
Vaccinazioni
- Un certificato di vaccinazione contro la febbre gialla è richiesto per i viaggiatori oltre 9 mesi di età in arrivo da paesi a rischio di trasmissione febbre gialla e per i viaggiatori che hanno transitato per più di 12 ore in un aeroporto di un paese con il rischio di trasmissione della febbre gialla Questo paese considera il certificato di vaccinazione per la Febbre Gialla valido per la vita (emendamento 0MS 11.07.2016). Consigliamo comunque la verifica diretta prima di partire, considerando i continui cambiamenti nei regolamenti dei singoli paesi. (Aggiornato a Settembre 2019)
Vaccinazioni consigliate
- Altre vaccinazioni consigliate:E’ consigliata la vaccinazione per la DENGUE ?.
Vista la presenza di focolai contenuti nel paese è consigliato valutare la possibilità di effettuare il nuovo vaccino per la DENGUE in caso di effettivo bisogno.La prevenzione consiste nella attenzione alla puntura degli insetti ed alla protezione con repellenti. Noi consigliamo NOZETA – olio di NEEM, molto efficace e con caratteristiche repellenti e lenitive. Importante valutare l’inoculazione del nuovo vaccino per la Dengue, denominato QDENGAPer informazioni e prenotazioni del vaccino della DENGUE (CLICCA QUI)
E’ consigliata la vaccinazione per EPATITE A
E’ consigliata la vaccinazione per FEBBRE TIFOIDE– per saperne di più….
SINDROMI DIARROICHE E COLERIFORMI
E’ consigliata la vaccinazione per il colera? La vaccinazione è essenziale per la protezione efficace dal “Vibrione del Colera” e da altri batteri patogeni intestinali anche aggressivi causa della “diarrea del viaggiatore”. Dovrebbe essere sempre considerata come protettivo dell’intestino. Può essere presa in considerazione a seconda del tipo di viaggio e di permanenza. La formulazione “orale” del vaccino anticolera protegge anche dalle infezioni intestinali provocate da molti agenti enterotossici. Il vaccino è quindi consigliato per i viaggi in molti paesi del mondo.
Questi sono vaccini essenziali per la protezione dalle infezioni “alimentari” ossia trasmesse da “cibi e bevande contaminate”; “mani sporche”; stoviglie, piatti, bicchieri contaminati: (valide ovunque, in Italia e nella maggior parte dei paesi del mondo)
E’ consigliata la vaccinazione per EPATITE B ? per saperne di più….
Protezione da contatto con sangue infetto: in caso di medicazione per incidente durante il viaggio (in ambulatori o PS locali) per infezioni da ferri medicazione; siringhe in strutture sanitarie con scarsa igiene; trasmissione sessuale rapporti sessuali non protetti; altri contatti con sangue; (valide ovunque, in Italia e nella maggior parte dei paesi del mondo)
E’ consigliata la vaccinazione per MENINGITE MENINGOCOCCICA? per saperne di più…
Protezione da infezioni trasmesse da goccioline della saliva, respirazione e tosse, attraverso l’aria, in aeroplano, luoghi affollati, bus e treni, uffici e scuole, ambienti poco areati; (Per una sua protezione personale e per una protezione delle persone che le stanno vicino (famiglia – lavoro) – possibilità di diventare portatore sano del batterio della meningite.) (valide ovunque, in Italia e nella maggior parte dei paesi del mondo)
E’ consigliata la vaccinazione per TETANO? per saperne di più…
E’ consigliata la vaccinazione per POLIOMIELITE?
In seguito agli ultimi dati epidemiologici e relative raccomandazioni emanate dall’OMS, ai viaggiatori è raccomandato un richiamo del vaccino (IPV-iniettivo) meglio da effettuare insieme a (tetano-difterite-pertosse- vaccino quadrivalente) da richiamare ogni 10 anni. L’efficacia del vaccino, essendo un richiamo a vaccinazioni fatte nel passato è immediata.
Protezione da infezioni trasmesse da micro-particelle fecali presenti nel terreno, contatti ed ingestione; (valide ovunque, in Italia e nella maggior parte dei paesi del mondo)
VACCINAZIONI DI ROUTINE
Assicurati di aver effettuato tutte le vaccinazioni previste dal Sistema Sanitario Nazionale. Queste prevedono: tetano, difterite, polio, pertosse, haemophilus B, epatite B, morbillo, parotite, rosolia, varicella.
Approfondimenti sulla malaria
-
CHE COSA E’
La Malaria è una malattia infettiva, acuta, presente nel paese, molto legata agli’ ambienti umidi, piovosi, alle stagioni ed alle condizioni meteorologiche. Controlla prima di partire l’itinerario del tuo viaggio e le condizioni meteo delle aree dei tuoi soggiorni. Ricorda che la Malaria è una malattia potenzialmente grave ed anche fatale. Non sottovalutarla. E’ possibile prevenirla con una attenzione al vestiario che ti copra le parti scoperte al tramonto e la notte, all’utilizzo di repellenti e all’ utilizzo di adeguati farmaci per la profilassi, nelle stagioni di maggior rischio. Per approfondire leggi la scheda sulla malaria
-
NEL PAESE
Il rischio di infezione malarica, principalmente da Plasmodium falciparum, ma anche da vivax ed altre forme, possibili infezioni da forme miste (prevalenza falciparum e vivax), esiste tutto l’anno in tutto il Paese, ma con più alto rischio nelle zone costiere.
In particolare esiste un maggiore rischio durante la stagione piovosa e umida e nelle aree del paese dove acquitrini, paludi, fiumi e laghi favoriscono la presenza di zanzare anopheles, attive al tramonto e durante la notte.
Le aree di savana secca, le aree scarsamente abitate ed i periodi di ridotta presenza di insetti ed in particolare di zanzare costituiscono motivo di riduzione di rischio.
Le cittadine e le grandi città presentano un rischio di infezione talvolta uguale se non maggiore alle zone periferiche e selvagge.
Notificata resistenza alla clorochina ma anche alla meflochina ed in parte ad atovaquone. Ridotta resistenza a Doxiciclina.
-
PROFILASSI
Doxiciclina, è un ottimo farmaco di scelta per i soggiorni sia in aree turistiche che in viaggi avventurosi, durante trekking e in caso di utilizzo di tende o residenze poco controllate. Farmaco per i soggiorni in residenze protette o aree di lieve rischio, sia per soggiorni a rischio elevato. Devi sapere che la “doxiciclina 100 mg”è un farmaco di scelta non solo per la prevenzione della infezione malarica ma anche per la prevenzione delle infezioni batteriche intestinali e cutanee e verso le infezioni causate da punture di zecca. Per le sue caratteristiche il farmaco è molto versatile, può essere infatti assunto per soggiorni brevissimi o brevi, alcuni giorni o settimane, ma anche nel lungo periodo,cioè per molti mesi. Ti ricordiamo che farmaci a base di tetracicline, compresa la doxiciclina, vengono assunti per oltre 1 anno da ragazzi che manifestano l’acne, cioè infezioni sul volto o tronco. Un farmaco sicuro, efficace, privo o con scarsi effetti collaterali. Ricordiamo che alle dosi di profilassi, 100 mg al giorno, gli effetti di sensibilizzazioni ai raggi solari, sono praticamente assenti. In ogni caso ricordiamo l’uso di creme solari. Farmaco di basso costo. Non è utilizzabile al di sotto dei 12 anni o in gravidanza, o in caso di allergia o intolleranza alle tetracicline. Si assume tutti i giorni, durante il pranzo, dalla entrata in area a rischio, per una settimana dalla uscita dall’area di rischio malarico.
Atovaquone-Proguanile, farmaco sul mercato da quasi 20 anni possiede ancora una buona copertura antimalarica per le forme resistenti alla clorochina, anche se sono state descritte da diversi anni forme di resistenza e di scarsa efficacia. Utile per l’utilizzo pediatrico, Utilizzato per periodi non superiori ai 30 giorni, ma utilizzabile fino a 60 giorni. Si assume una compressa tutti i giorni da 2/3 giorni prima di partire ad 1 settimana al rientro.
Meflochina, farmaco utilizzato da oltre 30 anni, Efficace in profilassi e in terapia. Efficace sia negli adulti che anche in età pediatrica. Efficacia e sicurezza dimostrata anche nelle donne in gravidanza. Utilizzabile in soggetti in buone condizioni di salute. Da non utilizzare nei cardiopatici, soggetti aritmici, neuro e psicopatici, in chi soffre di insonnia. Riferiti sintomi da irritabilità del sistema nervoso periferico e centrale. Da evitare in chi effettua immersioni, soggiorni in alta quota, voli aerei ripetuti e prolungati. Favorevole la modalità di assunzione che prevede una dose settimanale da una settimana prima di partire a 3/4 settimane al rientro.
-
AL RIENTRO
In caso di febbre, di diarrea o comunque di malessere, è indispensabile consultare senza indugio (in caso di febbre, possibilmente entro 24 ore, per la possibilità di aver contratto la malaria, se si è di ritorno da una zona a rischio) un Medico Specialista o esperto in Malattie Tropicali.
Cosa devo fare se rientro con dei problemi di salute dal viaggio?
In caso di febbre, di diarrea o comunque di malessere, è indispensabile consultare senza indugio (in caso di febbre, possibilmente entro 24 ore, per la possibilità di aver contratto la malaria, se si è di ritorno da una zona a rischio) un Medico Specialista o esperto in Malattie Tropicali. leggi tutto…
Tradizioni, cibi, bevande locali
Quali sono alcune curiosità e quali leggende maggiori del Madagascar?
The Walking Dead: Gli zombi del Madagascar
Il culto degli antenati, la magia e la superstizione sono onnipresenti in Madagascar. La maggior parte dei malgasci teme e venera i morti allo stesso tempo. Molti credono che le anime dei defunti vivano ancora in mezzo a loro. Questi spiriti degli antenati, in malgascio Lolo Vokatra, sono in grado di vedere, guidare e proteggere famiglie, amici e conoscenti, e persino l’intera comunità.
I piccoli spiriti della foresta – Kalanoro
Morgennebel: Molti miti e leggende circondano i Kalanoro, i piccoli spiriti della foresta del Madagascar. Si dice che i gruppi etnici dei Betsimisaraka, dei Sakalava e dei Bara fossero i primi esseri umani simili al leggendario Vazimba. I Tanala li chiamano Fahasivy. Kalanoro è particolarmente piccolo, alto nemmeno un metro. Nonostante le loro piccole dimensioni, sono insolitamente forti.
Libertalia, la repubblica dei pirati: Mangabe
Alla fine del XVII secolo il Madagascar divenne l’epitome della pirateria. Si dice che la famigerata repubblica dei pirati, Libertalia, sia esistita nel nord-est dell’isola. Si dice che tutto sia iniziato con il pirata James Misson. Si dice che fosse un francese della Provenza.
Perché le radici dei baobab raggiungono il cielo
Una leggenda malgascia racconta che c’erano tempi in cui gli alberi potevano ancora camminare. A quel tempo c’era anche un grande lago la cui acqua era così limpida e calma che giaceva lì come uno specchio. Ogni volta che passavano davanti al lago, i baobab si fermavano. Si rattristarono quando videro il proprio aspetto riflesso nell’acqua.
Ranoro, la Figlia dell’Acqua
Molti secoli fa, ai tempi dei Vazimba, esistevano le Zazavavindrano, le figlie dell’acqua. Uno di loro era Ranoro. Questa è la sua storia. Un giorno, un giovane del Betsileo corse al fiume Mamba negli altopiani centrali del Madagascar. Il nome dell’uomo era Andriambodilova.
L’arte della parola: Kabary
Famadihana: In Madagascar il tempo spesso non gioca un ruolo, ma parlarsi a lungo sì. Una forma di discorso è particolarmente popolare sull’Isola Rossa: il Kabary. Kabary è la parola per un discorso per il quale molte persone sono insieme nello stesso posto.
Le tombe dei Vazimba
Un’antica leggenda narra che i primi abitanti del Madagascar furono i Vazimba. Venivano da lontano su barche attraverso il grande mare per colonizzare la nuova terra che chiamavano Madagascar. Secondo la leggenda, hanno trovato la loro casa negli Tsingy, le rocce aguzze di Bemaraha, nel Madagascar occidentale.
Tabù e tradizioni: I Fady in Madagascar
Famadihana Come viaggiatore in Madagascar, prima o poi sentirai parlare di fady. Fady è la parola malgascia per tabù e probabilmente deriva dall’indonesiano “pady”. Ma tabù non è l’unico significato di questa parola, è anche usata per chiamare qualcosa di sacro. I Fady sono regole che riguardano situazioni così come persone, animali, luoghi.
Da dove viene il nome Vazaha per i bianchi
C’era una volta, molto tempo fa, un giovane re e sua moglie vivevano sulla costa occidentale del Madagascar, a Menabe. Questo re amava parlare davanti al suo popolo e dare Kabarys. Un giorno, durante uno dei suoi Kabarys, un bambino iniziò a piangere. Quando non si fermava e la madre non riusciva a calmare il bambino, il re si arrabbiò.
Questi alcuni dei cibi tradizionali più famosi del Madagascar:
- Ciambelline malgasce con litchi e gelato al pistacchio
- Torta di manioca al cocco
- Pollo al cocco con riso e insalata di pomodori
- Insalata calda di mango
- Dolci ripieni
- Tonno su insalata di verdure
- Crema di banana e ananas
- Salsa di arachidi al peperoncino
- Bastoncini di pollo fritti con insalata di riso e carote
- Torta alla banana
- Spiedini di Zebù con pasticcini di patate e melanzane
- Torta al ananas rovesciata
- Salsa di arachidi
- Noodles fritti
- Medaglioni di manzo con salsa al pepe e manioca al sesamo
- Banana al forno con miele
- Panino allo zebù
- Carne ai tre peperoni con riso al cocco e insalata di cetrioli
Quali sono le bevande tradizionali del Madagascar che posso testare durante il soggiorno?
Quali sono le mete culturali e turistiche di maggior interesse in Madagascar?
Quali sono le caratteristiche dell’ambiente del paese meta del tuo viaggio e quali posti da visitare?
Leggi e approfondisci sui diversi ambienti e scegli come organizzare il tuo soggiorno a seconda i tuoi interessi:
Parchi e riserve nazionali
Angavokely e Angavobe: i nomi Angavokely e Angavobe significano “pochi pipistrelli” e “molti pipistrelli”. I nomi si riferiscono alle grotte dell’area protetta dove vivono gli innocui animali svolazzanti. Posizione: Il parco di Angavokely e Angavobe si trova a soli 36 km a est della capitale Antananarivo.
Posso visitare un parco nazionale da solo? La visita a un parco nazionale insieme a una “guida forestale locale” è obbligatoria ovunque in Madagascar, con un’eccezione: Lokobe a Nosy Be. Le guide locali hanno completato una formazione di due anni e sono autorizzate dai parchi nazionali del Madagascar (MNP).
Parco nazionale della montagna d’ambra
Montagna d’ambra: il nome deriva dai fiori di alcuni alberi che ricoprono la montagna e brillano di ambra da lontano. Località: Il Parco Nazionale della Montagna d’Ambra si trova nel nord-ovest del Madagascar, nella regione di Diana. La grande città più vicina è Antsiranana (Diego Suarez) sulla costa, a circa 30 km di distanza. Dalla capitale Antananarivo, il parco si trova a circa 1000 km
Saha Maintosanala: la parola “Saha” significa parco e Maintsoanala significa “foresta verde”. L’area protetta è denominata semplicemente “Parco della foresta verde”. Ubicazione: la riserva si trova a soli 65 km da Antananarivo, vicino alla cittadina di Mandraka, nella regione di Analamanga.
Parco nazionale di Ankarafantsika – Ambalabongo-Schlucht
Ankarafantsika: La parola stessa significa “montagne spinose” e allude alla famosa gola del parco. Ankarafanstika è anche chiamato “il regno degli uccelli”. Ubicazione: il Parco Nazionale Ankarafantsika si trova nel nord-ovest del Madagascar, nella regione di Ambato Boeny. Si trova 420 km a nord di Antananarivo e 115 km a ovest della città portuale di Mahajanga.
Riserva di Vohimana: negli altopiani collinari del Madagascar orientale è una piccola riserva che può essere un po’ avventurosa da raggiungere a piedi. Ubicazione: Vohimana si trova a circa 155 km a est della capitale Antananarivo, nella regione di Alaotra-Mangoro. Quindi dista solo 25 km dal tanto visitato parco nazionale Andasibe-Mantadia.
Area protetta Maromizaha: In realtà questa area protetta è costituita da due aree forestali, Maromizaha e Vohidrazana. Quest’ultimo significa tanto quanto “montagna degli antenati”. Al contrario, le parole malgasce maro e mizaha possono avere due significati diversi. Può essere “il luogo dove molte persone fanno ricerca” ma anche “la foresta che viene sfruttata da molte persone”.
Area protetta Anjozorobe-Angavo: Il nome Annjozorobe deriva probabilmente dal malgascio “zozoro”, un certo tipo di canna della zona. La leggenda vuole che fossero usati come nascondigli dai “menalamba”, che combatterono sotto il potere coloniale francese per la liberazione del Madagascar. Posizione: L’area protetta di Anjozorobe-Angavo si trova a 90 km a nord-est della capitale Antananarivo
Arboreto Antsokay: il nome significa tanto quanto “calce” e indica il tipico terreno argilloso e calcareo della zona. Intorno ad Arboretum, le persone fabbricano mattoni con questo tipo di terreno. Ubicazione: L’Arboretum Antsokay si trova nel sud-ovest del Madagascar, nella regione di Atsimo-Andrefana.
Parco nazionale di Nosy Hara: Il nome significa “isola montagnosa” (hara deriva dal malgascio harana = montagna), che risale alle caratteristiche formazioni rocciose aguglie. L’isola appartiene a un piccolo arcipelago di dodici isole disabitate circondate da barriere coralline. Località: L’isola di Nosy Hara si trova nel nord del Madagascar nella Baie de Courrier.
Quali le info generali che mi sono utili durante il viaggio?
Capitale: Antananarivo
Lingua: francese e malagasy (ufficiali)
Moneta: Franco malgascio
Fuso orario: GMT+3
Storia,Economia,Cultura: https://www.cia.gov http://www.britannica.com
Sicurezza: www.viaggiaresicuri.it www.dovesiamonelmondo.it
Alcune informazioni sanitarie utili per mantenere la salute in viaggio
Quali sono le regole principali e come mi devo preparare per affrontare il viaggio?
Dai tempo al tuo organismo di ambientarsi al nuovo clima ed al nuovo ambiente. Prima del viaggio, se possibile, dedica alcune ore alla attività fisica, e abitua il tuo organismo ai nuovi ritmi durante il viaggio …leggi tutto
Chi si deve vaccinare per la febbre gialla? Ed il vaccino è obbligatorio? E dove?
La vaccinazione contro la Febbre Gialla o Vaccino Antiamarillico, malattia virale acuta, che si trasmette tramite puntura di zanzara, è l’unica pratica preventiva che può essere richiesta obbligatoriamente dalle autorità sanitarie di un Paese per poter entrare attraverso i valichi di frontiera …. leggi tutto
Come mi devo proteggere dalla puntura delle zanzare e di altri insetti?
Zanzare & co. – Come proteggersi : le zanzare che trasmettono malattie diverse dalla malaria sono attive durante il giorno ed ovunque vi sia una raccolta di acqua dolce: indossare abiti di colore chiaro, lunghi e con maniche larghe, pantaloni lunghi e larghi, di colore chiaro, magliette o camicie con maniche lunghe e larghe e di colore chiaro da infilare nella cintura dei pantaloni ……leggi tutto
Ma è proprio pericoloso fare il bagno in alcuni laghi o fiumi dei paesi tropicali? E perché?
Per prevenire l’eventuale trasmissione di malattie infettive, è opportuno nuotare esclusivamente in piscine con acqua clorata. L’acqua del mare è sicura.
Fare il bagno in acque contaminate può essere pericoloso per la pelle, gli occhi, le orecchie, le mucose della bocca, specialmente se … leggi tutto
Come devo fare ad evitare il mal di montagna?
E’ un insieme di sintomi che si può manifestare quando l’organismo umano, superati i 2500 metri di altitudine, non si è ancora adeguato alla nuova situazione ambientale. Possiamo definire l’alta quota come segue … leggi tutto
Come viaggiare in sicurezza? Chi devo avvisare prima di partire per un viaggio, soprattutto in paesi lontani, poco sicuri?
Sicurezza: www.viaggiaresicuri.it www.dovesiamonelmondo.it
Cosa devo mettere in valigia e quali sono le medicine che devo portare?
Montagna o mare, safari e avventura o vacanza di tutto riposo, caldo o freddo: devi preparare il tuo bagaglio con cura, attenzione, senza esagerare e soprattutto prevedendo ……l’imprevedibile. Abbigliamento appropriato al clima e non dimenticando mai una piccola farmacia da viaggio.











