West Nile nel Lazio: l’allarme che riaccende i fantasmi del passato nell’Agro Pontino
West Nile Virus nel Lazio: un allarme che riaccende i fantasmi del passato nell’Agro Pontino estendendosi anche nel territorio di Anzio
Un ritorno di ricordi antichi, paure ataviche di malattie ormai passate, ma le zanzare continuano a mietere le loro vittime.
(Presso il POLO CESMET-ARTEMISIA è possibile richiedere indagini di laboratorio sierologiche ed anche la ricerca diretta del Virus in PCR. Le risposte verranno fornite con una valutazione anche clinica della persona dal dr. Paolo Meo)
I fatti riguardanti una epidemia insolita.
Il 20 luglio 2025 il virus di West Nile ha ucciso una anziana signora di 82 anni, residente a Nerola; ricoverata in rianimazione nell’ospedale San Giovanni di Dio a Fondi. Per giorni ha mostrato sintomi simil influenzali, poi un aggravamento con vomito e diarrea sempre più forti, fino a sintomi neurologici, il coma e l’exitus. Tutto questo a causa di una puntura di una zanzara infettata con il virus West Nile; una zanzara del genere Culex che aveva punto, alcuni giorni prima un uccello da passo, infettato dal virus letale. Sembrava un caso isolato, uno di quei casi che da alcuni anni si presentano in questi mesi in diverse regioni italiane, e invece si è dimostrato l’inizio di un’epidemia che continua a diffondere a sud verso la Campania, e a nord verso la Capitale . La provincia di Latina è in una situazione di allerta e di emergenza. L’epidemia sembra espandersi anche più a nord arrivando a lambire il territorio di Anzio.
Dati ufficiali e dubbi sugli eventi
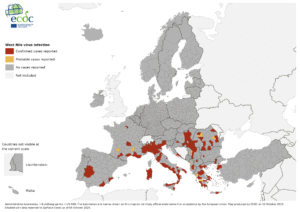
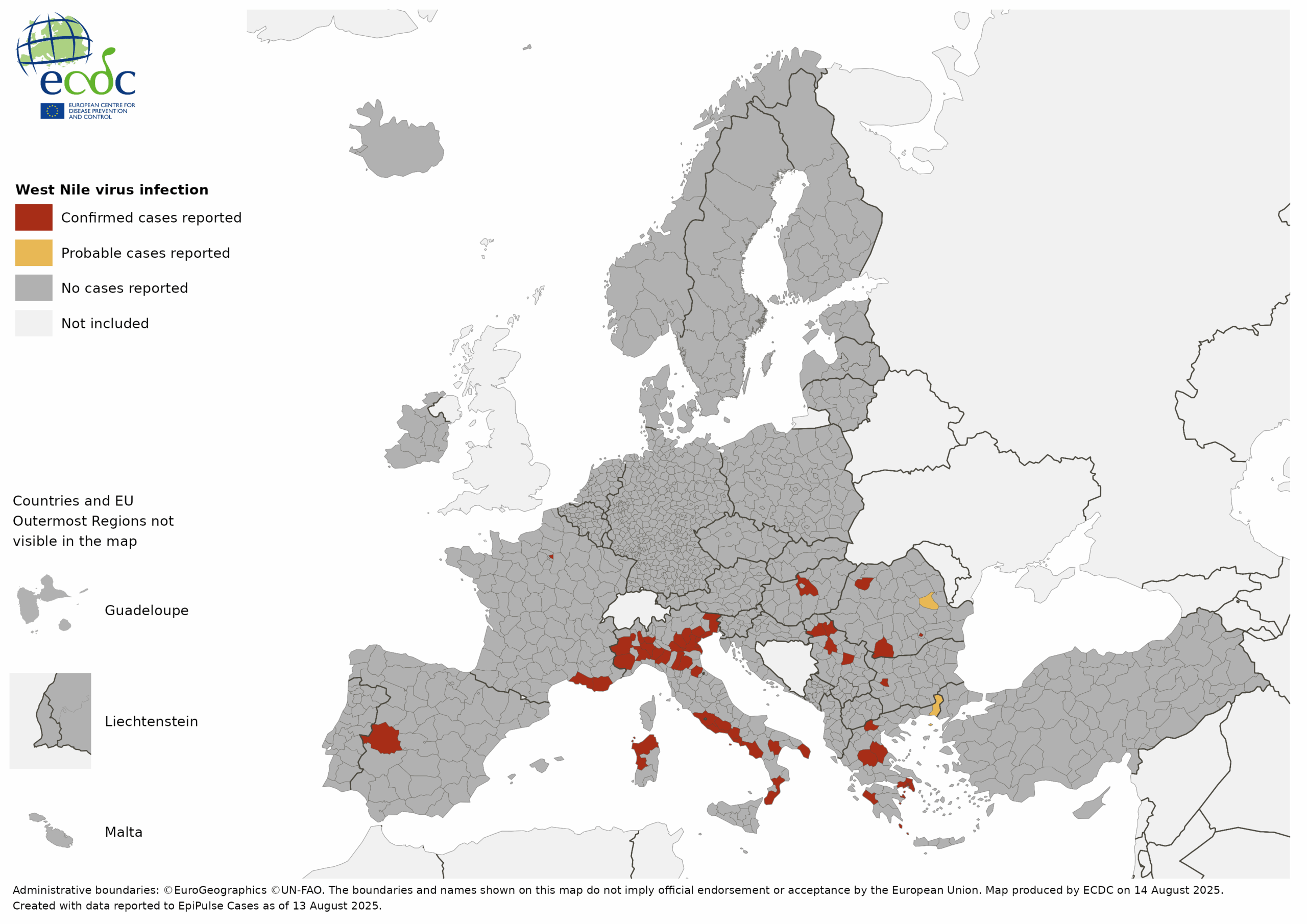
Dati ufficiali segnalano al 24 luglio 2025 in Italia 32 casi umani di infezione da West Nile Virus, di cui ben 21 cioè due terzi del totale nazionale, si sono manifestati in diversi comuni pontini, nei dintorni di Latina. Di questi 21 casi di WNV, 15 hanno manifestato sintomi gravi, potenzialmente letali, con caratteristiche neuro-invasive, ovvero con forme di meningo-encefaliti, ovvero le forme che attaccano il cervello e il midollo spinale. Ma cosa succede nell’Agro Pontino. Una epidemia così grave e con casi così concentrati non si era mai vista, e molti esperti si chiedono l’origine di questi accadimenti.
Ma anche più a sud in Campania la situazione non è semplice, da un giorno all’altro sono comparsi casi di WNV così diagnosticati:
• Otto casi confermati di infezione da West Nile virus al 23 luglio 2025.
• Quattro di questi pazienti si trovano in condizioni gravi e sono ricoverati in terapia intensiva negli ospedali Moscati di Aversa e Cotugno di Napoli.
• Tutti i casi sono definiti autoctoni, cioè il contagio è avvenuto nelle località di insorgenza e non per via di viaggi all’estero.
Le aree ed i comuni più colpiti dalla diffusione del virus
Baia Domizia Caserta Area umida, frequentata anche da vacanzieri
Foce del fiume Sele Salerno Zone di sosta di uccelli migratori
Zona di Persano Salerno Riscontrati casi tra animali e nell’uomo
Cellole, Sessa Aurunca, Orta di Atella Caserta Interventi di disinfestazione straordinaria in corso
Quali le caratteristi dei pazienti esposti al virus:
• Prevalentemente anziani o soggetti immunodepressi.
• Sintomi frequentemente segnalati: febbre alta, malessere, dolori muscolari, in alcuni casi encefalite o encefalo mielite (infiammazione cerebrale).
• Baia Domizia la località maggiormente esposta alla diffusione del fenomeno nei giorni precedenti al manifestarsi dei sintomi.
Ricordi di situazioni passate suscitano Il ritorno di un incubo antico
Per secoli nell’agro pontino ha regnato l’Anopheles, portatrice di una malaria endemica e permanente che ancora suscita ricordi di morte. Le bonifiche avevano illuso la scomparsa di ogni malattia, nel Lazio meridionale. L’Agro Pontino, pianura che si estende tra Roma e il Circeo, resa fertile da una bonifica durata anni, che ha portato benessere e lavoro con una battaglia contro le zanzare.
Per generazioni, quelle che oggi chiamiamo dolcemente “Paludi Pontine” erano conosciute con nomi quali: Pantano d’Inferno, Pantano della Morte, la Femmina Morta, Caronte, Piscina della Tomba. Nomi che raccontavano di una vasta terra, dove le malattie arrivavano puntualmente ogni estate con il ronzio delle zanzare anofele cariche di plasmodio malarico.
La Grande Bonifica degli anni ’30 aveva rappresentato una vittoria dell’uomo sulla natura: 18 grandi idrovore, 16.165 chilometri di canali, 1.360 chilometri di strade, 3.040 case coloniche. Negli anni trenta, durante il ventennio, le bonifiche del territorio a sud di Roma avevano sconfitto la temibile malaria e dato al Lazio una delle aree agricole più produttive d’Italia, da paludi mefitiche. Ma quella stessa bonifica, necessaria ed utile allora ha creato le condizioni per l’epidemia di oggi. Dice un esperto epidemiologo che “La bonifica ha creato una vasta e intricata rete di corsi d’acqua artificiali: canali di medie, piccole e piccolissime dimensioni, canali di irrigazione e fossi di scolo stradali che attraversano l’intera regione”. In questi canali l’acqua scorre lentamente, forma stagni ed acque ferme, causando siti di riproduzione larvale per la zanzara Culex pipiens. La stessa opera idraulica che ha sradicato la malaria trasmessa dalle zanzare un secolo fa ha creato l’habitat perfetto per la diffusione di un virus letale nel XXI secolo.
Un virus dal passato remoto
Il West Nile Virus è una vecchia conoscenza, identificato per la prima volta nel 1937 nel distretto del Nilo Occidentale dell’Uganda, territori umidi, pieni di zanzare, portatrici di arbovirus, la maggior parte neurotropici. WNV appartiene alla famiglia dei Flaviviridae, la stessa famigli di cui fanno parte i virus della Dengue, di Zika, della Febbre Gialla e Chikungunjia. Il virus è stato rilevato per la prima volta in Italia nel 1998, nei cavalli in Toscana, segnando l’inizio del suo insediamento nell’ecosistema del nostro paese. Da allora molte volte il virus si è manifestato nell’uomo e negli equini, ma ciò che accade quest’anno nel Lazio è diverso da sempre. I bollettini dell’Istituto Superiore di Sanità dipingono un quadro allarmante: l’inizio della stagione 2025 è stato caratterizzato da assenza di casi umani e rari casi equini, una vera calma ingannevole che, nella seconda metà di luglio, è esplosa con l’epidemia laziale. L’evoluzione drammatica della epidemia si nota confrontando il primo bollettino dell’ISS, aggiornato al 16 luglio, che riportava solo 5 casi umani in tutta Italia, con il bollettino del 24 luglio in cui i casi erano già saliti a 32, la stragrande maggioranza dei casi concentrata nella provincia di Latina. Questa rapida accelerazione ha evidenziato un potenziale esplosivo del virus, diffuso da una crescita incontrollata di zanzare Culex pipiens, accelerate da un insolito caldo ed umidità dei mesi di giugno e luglio. Questo ha portato ad una difficoltà di prevedere con precisione i tempi e la localizzazione dei principali focolai.
E se pensiamo che i casi evidenti di malati rappresentano la punta di un iceberg di ben oltre un 80% di persone nelle quali il virus ha diffuso in modo asintomatico e continua a diffondere, ci rendiamo conto della dimensione del fenomeno, di cui è difficile capirne l’estensione e la durata nel tempo.
La distribuzione regionale del contagio
I dati ufficiali dell’ISS al 23 luglio 2025 rivelano una distribuzione geografica che conferma l’eccezionalità del caso laziale:
• Lazio (Provincia di Latina): 21 casi totali, di cui 15 neuro-invasivi, 4 febbrili, 1 decesso;
• Campania: 10 casi neuro-invasivi, diversi in rianimazione;
• Veneto: 4+ casi (2 neuro-invasivi, 2+ febbrili, 1 asintomatico);
• Piemonte: 2 casi neuro-invasivi, 1 decesso;
• Emilia-Romagna: 1 caso neuro-invasivo;
Questi numeri dimostrano che, sebbene diverse regioni stiano affrontando il virus, in Campania e nel Lazio l’epidemia è particolarmente grave e la situazione nell’Agro Pontino è eccezionale per portata e gravità. Come già detto, ma vale la pena ripeterlo, il virus di west Nile non è più una novità in Italia, si presenta come malattia endemica, che ogni anno si ripresenta con intensità variabile, ma quello che non ha precedenti è la concentrazione e la gravità di casi nella provincia di Latina.
I comuni nella morsa del virus
L’epidemia continua a colpire diversi comuni dell’Agro Pontino. Tra questi i territori di Aprilia, Cisterna di Latina, Fondi, Latina, Pontinia, Priverno, Sezze e Sabaudia. Questi comuni sono accomunati dalla presenza della rete di canali artificiali creata dalla bonifica e da un’economia fortemente legata all’agricoltura e all’allevamento. Tutto questo condiziona la presenza di zanzare della specie di Culex pipiens.
La situazione clinica dei pazienti dimostra che questa epidemia ha mostrato tutta la sua aggressività. Oltre alla anziana signora di Fondi deceduta attualmente 10 pazienti risultano ricoverati in reparti ordinari, 2 sono stati dimessi, in cura presso il proprio domicilio e 4 pazienti si trovano ricoverati in terapia intensiva. Questo quadro testimonia la gravità di un’infezione che nel 15% dei casi si manifesta nella forma neuro-invasiva, un dato molto superiore alla media nazionale. Difatti fino ad ora i casi gravi neuro invasivi rappresentano lo 0,1% dei casi totali. Nel Lazio la situazione è stata ben diversa.
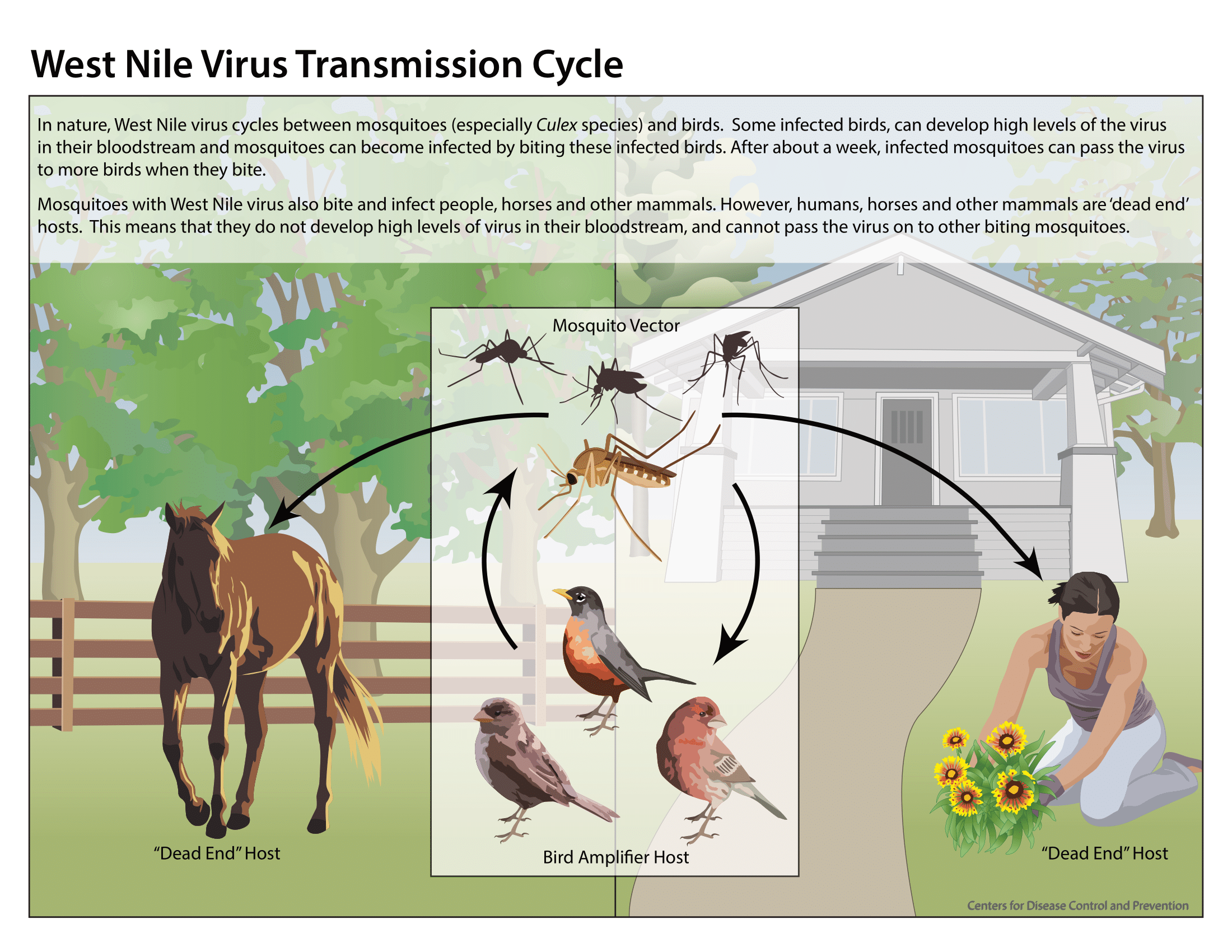
Il ruolo delle sentinelle equine
I cavalli si comportano come “animali sentinella”. Come gli esseri umani, gli equini sono molto suscettibili all’infezione e possono sviluppare gravi malattie neurologiche. Si comportano come ospiti “a fondo cieco” senza possibilità di trasmettere il virus. Stesso evento che accade per l’uomo. Il loro valore per la salute pubblica risiede nella loro capacità di indicatori precoci. Difatti un’epidemia con sintomi neurologici nei cavalli è il primo segno della circolazione dell’ West Nile Virus in un territorio specifico.
E’ stata diffusa la notizia della morte di un cavallo, probabilmente due nella regione dell’Agro Pontino, e questo ha confermato l’alto livello di attività virale nell’area. L’impatto del virus sui cavalli può essere particolarmente grave. E’ causa di encefalomielite con tremori muscolari, debolezza, mancanza di coordinazione, e nei casi gravi, convulsioni e morte dell’animale. Il tasso di mortalità per i cavalli che sviluppano segni clinici è tragicamente alto, stimato al 30-40%, non paragonabile a quello umano.
Non esiste un vaccino disponibile per l’uomo ma per i cavalli ci sono diversi vaccini sicuri ed efficaci in Europa. La popolazione equina può essere protetta proattivamente, mentre la popolazione umana deve fare affidamento interamente su misure difensive di controllo dei vettori e protezione personale.
La risposta del sistema “One Health” in Italia, una scelta pratica ed efficace
L’Italia ha adottato un approccio “One Health” all’epidemia. Questo sistema riconosce l’interconnessione tra “salute umana, animale e ambientale”. Questo approccio è descritto bene nel “Piano Nazionale di Prevenzione, Sorveglianza e Risposta alle Arbovirosi (PNA) 2020-2025”, che coordina una rete di sorveglianza completa con tre pilastri interconnessi.
(1) La sorveglianza entomologica comporta la cattura sistematica di zanzare da maggio a ottobre. Le “Culex pipiens” vengono testate in pool per rilevare la presenza del virus.
(2) La sorveglianza veterinaria monitora gli ospiti serbatoio – uccelli selvatici da passo, gazze e cornacchie, la vera causa della diffusione del virus, sia gli animali sentinella come i cavalli.
(3) La sorveglianza umana include il monitoraggio clinico dei casi e lo screening dei donatori asintomatici di sangue e organi nelle aree a rischio.
La vera forza di questo sistema integrato risiede nella sua capacità proattiva. Difatti il rilevamento del West Nile Virus in un singolo pool di zanzare o in un uccello selvatico è l’indicazione per attivare interventi di sanità pubblica immediati. Il Centro Nazionale Sangue ha imposto screening rafforzati in diverse province già a giugno, ben prima che scoppiasse la grande epidemia umana nel Lazio.
La risposta locale all’emergenza
A livello regionale, il Lazio ha convocato una cabina di regia il 17 luglio, coordinando una risposta mirata che include disinfestazioni nelle aree ad alto rischio, campagne di informazione pubblica e formazione per medici e veterinari. I sindaci dei comuni colpiti hanno emesso ordinanze che obbligano i cittadini, condomini e imprese ad agire eliminando tutte le fonti di acqua stagnante, manutenendo gli spazi verdi privati, trattando con larvicidi i tombini ed una corretta gestione delle piscine.
Il 23 luglio si è svolta una riunione in videoconferenza promossa dal Dipartimento di Prevenzione dell’ASL di Latina, alla quale hanno partecipato 24 comuni, amministratori locali, la Provincia, il Consorzio di bonifica dell’Agro Pontino e l’Istituto Zooprofilattico. L’obiettivo era affrontare in maniera sinergica la tematica del contrasto alle arbovirosi, sottolineando l’importanza della lotta larvicida e della bonifica ambientale.
Il profilo clinico di un’infezione insidiosa
Il West Nile Virus nella maggior parte dei casi passa inosservato. Circa l’80% delle infezioni sono asintomatiche e viene mosso il proprio sistema immunitario. Circa il 20% delle infezioni sviluppano una malattia lieve, simile all’influenza, con sintomi che includono febbre, mal di testa, dolori muscolari, nausea, vomito e talvolta un’eruzione cutanea o linfonodi ingrossati. Ma è in meno dell’1% di tutte le infezioni che il virus mostra il suo volto più aggressivo coinvolgendo il sistema nervoso e causando condizioni gravi come meningite o meningo encefalite. I sintomi “d’allarme” di queste forme virali sono febbre alta, forte mal di testa, torcicollo, disorientamento o confusione, tremori o convulsioni, debolezza muscolare o paralisi improvvisa. La malattia neuroinvasiva, piuttosto rara comprende un ampio spettro di deficit neurologici, alcuni dei quali possono persistere per anni. Nei casi più gravi, il virus può causare un’encefalite con una mortalità che varia dal 10% al 20% nei pazienti con coinvolgimento neurologico. È questo aspetto che rende l’epidemia laziale particolarmente preoccupante: con 15 casi neuro-invasivi su 21 infezioni confermate, si registra una proporzione allarmante di forme gravi.
La genetica virale dietro l’epidemia
La gravità di questa epidemia del Lazio potrebbe trovare una spiegazione nella genetica del virus stesso. Il West Nile Virus esiste in diverse linee genetiche distinte, e in Italia circolano principalmente il Lignaggio 1 (L1) e il Lignaggio 2 (L2). Entrambi i lignaggi sono ora noti per co-circolare in Italia, un fatto confermato dalla sorveglianza veterinaria ed entomologica nel 2025.
La stagione 2021-2022 ha visto una significativa riemergenza del Lignaggio 1, dopo diversi anni di circolazione relativamente bassa. Questa recrudescenza è stata associata a un aumentato rischio di grave malattia neuro-invasiva. La proporzione allarmante di casi neurologici gravi nel Lazio quest’anno solleva la questione critica se sia in gioco un ceppo particolarmente virulento.
E’ possibile che nel Lazio il ceppo L1 sia effettivamente responsabile dell’impatto devastante che si sta osservando sul campo. La risposta verrà fornita dal sequenziamento genomico dei campioni virali prelevati dai pazienti
Le variazioni climatiche all’origine del fenomeno
Le recenti ondate di calore, l’aumento della umidità, piogge forti ed improvvise, sono segni caratteristici di un clima che cambia, velocizzano il ciclo di vita della zanzara, la replicazione del virus all’interno del vettore e la sua virulentizzazione. Questo clima riduce il tempo necessario perché una zanzara diventi infettiva e amplifica il tasso di trasmissione.
Gli studi scientifici confermano una positiva e forte associazione della trasmissione del West Nile Virus con la temperatura e l’uso agricolo del suolo. L’Emilia-Romagna, una delle regioni tradizionalmente più colpite, ha registrato nel 2023 densità di Culex pipiens ben al di sopra della media degli ultimi 5 anni tra giugno e la prima metà di luglio, proprio nelle aree colpite dall’evento alluvionale di maggio con vasti ristagni di acqua.
La popolazione a rischio
Il virus colpisce i soggetti più vulnerabili ovvero gli anziani e gli individui con sistemi immunitari compromessi o condizioni di salute preesistenti. Questi individui sono a maggior rischio di sviluppare gravi complicazioni neurologiche. La morte della donna di 82 anni a Fondi è una tragica testimonianza di questo fatto.
L’età mediana dei casi confermati nel Lazio è di 72 anni, con un range che va dai 63 agli 86 anni. il sesso maschile è considerato un fattore di rischio per lo sviluppo della malattia neuroinvasiva, secondo le statistiche epidemiologiche.
La Culex pipiens: il vettore perfetto
Al centro di questa epidemia c’è la Culex pipiens, conosciuta come “zanzara comune”, che si è confermata essere la specie di zanzara maggiormente coinvolta nella circolazione del virus West Nile in Italia. Uno studio di sorveglianza entomologica che ha analizzato circa 99.000 zanzare ha dimostrato che il 97,6% dei pool positivi per West Nile Virus erano costituiti da Culex pipiens.
Questa zanzara punge sia gli uccelli, infettandosi con il virus, sia i mammiferi, ai quali può poi trasmetterlo. È attiva prevalentemente di sera e di notte, emette il caratteristico ronzio quando si avvicina per pungere, ed è attirata dall’anidride carbonica che emettiamo respirando.
I focolai larvali della Culex pipiens si ritrovano nelle raccolte d’acqua dolce sia permanenti che temporanee, con forte carico organico: acquitrini, canali di irrigazione, fossi di scolo, caditoie stradali. In tutte le zone climatiche in cui è presente, questa zanzara risulta in stretta associazione con l’uomo e gli ambienti umani, caratteristica che la rende particolarmente pericolosa in aree densamente abitate come l’Agro Pontino.
La prevenzione: l’unica arma disponibile
Non esistono vaccini, non esistono farmaci antivirali specifici per il trattamento del West Nile Virus nell’uomo e quindi l’unica cura è la prevenzione volta a ridurre il rischio di punture. Quindi questa è rappresenta l’arma più efficace per evitare focolai epidemici. Le raccomandazioni ufficiali includono l’uso di repellenti cutanei, indossare abiti di colore chiaro con maniche lunghe e pantaloni lunghi nelle ore di massima attività della zanzara (alba e tramonto), e utilizzare insetticidi approvati per uso domestico.
Ma il contributo più importante di ciascuno di noi sta nell’eliminare i luoghi di riproduzione delle zanzare sulla propria proprietà. Un singolo tappo di bottiglia pieno d’acqua è sufficiente perché una zanzara deponga le uova. Occorre eliminare l’acqua stagnante svuotando regolarmente ogni 4-5 giorni qualsiasi oggetto che possa raccogliere acqua, coprire le riserve d’acqua, trattare gli scarichi con prodotti larvicidi biologici, e mantenere prati e siepi tagliati. Se cominciamo a casa nostra questa attività preventiva si abbasserà drasticamente la possibilità di epidemia.
Lezioni passate, presenti e future.
L’epidemia di West Nile Virus nel Lazio non è un evento casuale e anomalo, ma un’amplificazione abnorme ed anche prevedibile di una situazione endemica che si ripropone ad ogni estate. Il virus non è più un viaggiatore che giunge da lontano; è un microrganismo esistente sul territorio durante l’estate italiana che richiede una preparazione sostenuta e continua durante tutto l’anno.
La storia dell’Agro Pontino ci insegna che la relazione tra uomo e ambiente è complessa. La Grande Bonifica sconfisse la malaria ma ha anche creato le condizioni per una nuova malattia esotica veicolata dalle zanzare. Questo ci fa riflettere sul fatto che ogni intervento sul territorio deve essere valutato non solo per i suoi benefici immediati, ma anche per le sue implicazioni a lungo termine.
Il sistema di sorveglianza “One Health” affronta questa sfida ma il suo successo finale dipende dalla partecipazione attiva e informata di tutte le componenti della società La battaglia contro il West Nile non si combatte solo nei laboratori ad alta tecnologia o nelle unità di terapia intensiva degli ospedali, ma si vince o si perde nei cortili, nei giardini e negli spazi comunitari condivisi.
Di fronte a questa minaccia persistente, l’arma più potente che possediamo è il semplice atto di eliminare l’acqua stagnante. La vigilanza, la responsabilità condivisa e un impegno per la prevenzione attiva sono le nostre migliori e uniche difese contro la puntura silenziosa della zanzara che, come cent’anni fa, continua a portare malattia e morte nelle terre che un tempo erano paludi.
Il POLO VIAGGI CESMET -ARTEMISIA una struttura specialistica a disposizione per informazioni e pratiche preventive, vaccinali e cliniche. La diagnostica per la ricerca del virus. ( ricerca di anticorpi e ricerca del virus in PCR)
In un mondo sempre più interconnesso sia in viaggio che nei propri territori l’informazione e le pratiche preventive diventano una priorità. Artemisia Lab e Cesmet, consapevoli delle esigenze sanitarie dei viaggiatori, ma anche dei residenti in aree a rischi malattie infettive, anche per affiancare il lavoro incessante delle autorità sanitarie e dei centri di eccellenza pubblici, riconoscendo l’importanza della prevenzione, mette a disposizione la struttura del Polo Viaggi per Consulenze, pratiche preventive e profilassi vaccinale anche su malattie tropicali presso il centro POLO VIAGGI Artemisia Lab Alessandria (Roma, via Piave 76), per una valutazione specialistica personalizzata e per la profilassi vaccinale necessaria o opportuna. Il Polo rappresenta una realtà nel panorama sanitario italiano, autorizzato dal Ministero della Salute, e si distingue per l’alta qualità dei servizi offerti, con particolare attenzione alle vaccinazioni tropicali. Grazie a un team di esperti in medicina tropicale, coordinato dal Dr. Paolo Meo, ogni paziente riceve un percorso di prevenzione su misura, basato sulle caratteristiche personali e sulla destinazione del viaggio. In risposta alle nuove sfide sanitarie globali, il Polo è prontamente attivo per offrire informazioni, consulenze, test specifici, profilassi e cure personalizzate, confermando la sua capacità di anticipare le esigenze di sicurezza sanitaria.
Presso il POLO è possibile richiedere indagini sierologiche ed anche la ricerca diretta del Virus in PCR. Le risposte verranno fornite con una valutazione anche clinica della persona
Redazione dr. Paolo Meo